全国70城罕见病医疗保障排名:50万以上高价药,谁来兜底?
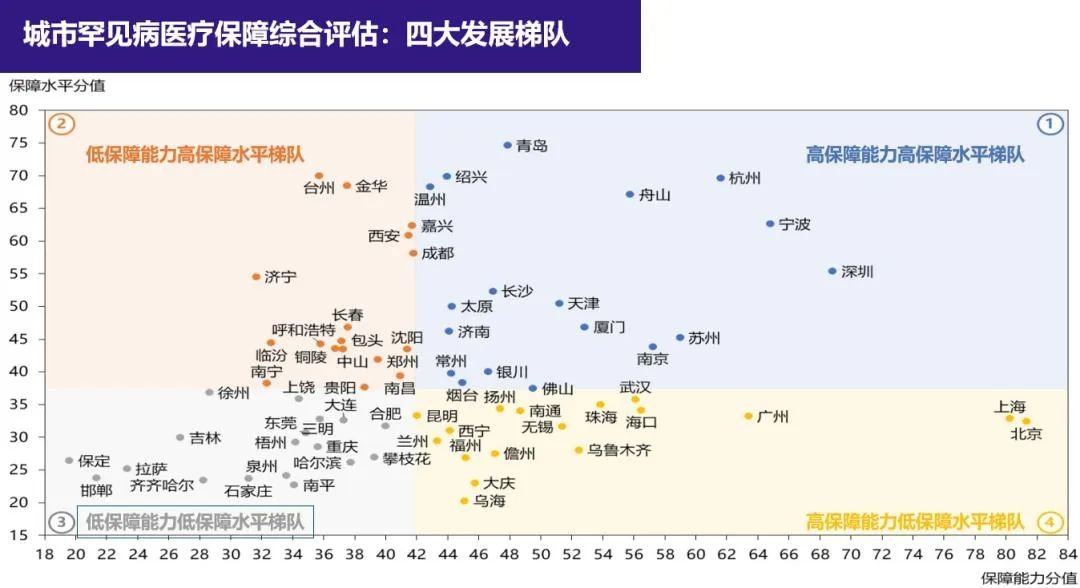
位列“高保障能力高保障水平”的,包括青岛、深圳、长沙、天津、济南、苏州等18个城市。青岛是70个城市中,罕见病保障水平最为突出的,当地对8种罕见病特效药的实际报销比例高于95%。
戈谢病特效药伊米苷酶,年治疗费用约为322万元。一旦停药,患者会因骨痛彻夜难眠,严重的会造成终生残疾,甚至死亡。
脊髓性肌萎缩症全球唯一的特效药诺西那生钠注射液,年治疗费用超过200万。用不上药,患者连普通的翻身、蹬腿、爬行、呼吸都难以完成。
这是很多罕见病患者的无奈:如果一种疾病仅有一种特效药,这种药又是“超高值”,它们应当成为少数人的保命药,还是通过更多合理的筹资方式让每个患者都用得起?对它的需求是否应被定义为“基本医疗需求”?
黄如方是个身高不足一米的“瓷娃娃”(假性软骨发育不全症患者)。身为国内最大的罕见病患者组织之一——蔻德罕见病中心的发起人,和地方官员聊起罕见病医保问题时,他总能听到这样的说法:“罕见病患者是小众群体,药品价格高,如果用基本医疗保险去保障罕见病,这有失公平。”
支付负担一直困扰着罕见病患者,各地在创新保障模式上也层出不穷。2020年5月30日,《中国罕见病医疗保障城市报告2020》(以下简称报告)发布。报告以城市为基本评估单元,通过案头研究、近两千名患者的问卷调研和专家访谈,展示了各地罕见病医疗保障的现状和患者需求。该报告由蔻德罕见病中心联合艾昆纬(IQVIA)管理咨询团队发布。
报告显示,罹患同一种罕见病、使用同一种药,患者在不同的城市会面临极为不同的医保报销力度,最终的可负担情况也截然不同。
“报告的本意并不是要把70个城市一分高下,而是剖析不同城市的实践经验,为未来地方乃至全国层面的罕见病医疗保障政策设计提供方向。”艾昆纬中国副总裁邵文斌告诉南方周末记者。
“高富”城市,表现不“帅”
按照“硬实力”(罕见病保障能力)和“软实力”(罕见病保障水平)两大维度,报告将70个城市分为“高保障能力高保障水平”“低保障能力高保障水平”“低保障能力低保障水平”“高保障能力低保障水平”等四大梯队。
出人意料的是,“硬实力”排名前20的城市,在地方经济发展水平、财政支持能力、医保基金支持能力和疾病诊疗能力上遥遥领先,却有近半数未能跻身高保障水平的行列。
报告以上海为例,这座国内最早开始探索罕见病医疗保障的城市,十多年间始终未能出台系统性的制度方案,对个别罕见病特效药的保障局限于零星救助,责任主体未能确立,对创新保障工具的使用也未能放开发展,最终在保障的广度、深度和多元度上反而落后于其他城市。
“在保障能力上,这些城市并没有太多需要提升的短板。当务之急是扭转意识,从顶层设计上加强对罕见病保障的重视。”黄如方告诉南方周末记者。
城市罕见病医疗保障综合评估结果:四大发展梯队。(报告截图/图)
位列“高保障能力高保障水平”的,包括青岛、深圳、长沙、天津、济南、苏州等18个城市。在这些城市,罕见病保障涵盖了较多的疾病和药物,实际报销力度高,患者自费负担小,在门诊和药店等都容易获得报销药物。
青岛是70个城市中,罕见病保障水平最为突出的。当地对8种罕见病特效药的实际报销比例高于95%。青岛也是门诊报销纳入罕见病病种数量最多的城市,包括血友病、特发性肺动脉高压等14种罕见病,在门诊用药达到较低的起付线后,就能获得较高的报销比例。青岛还是国内最早开始实施“双通道”报销的城市,罕见病患者在当地药店购药也能较便利地实现医保报销。
值得注意的是,浙江多个城市位列“高保障能力高保障水平”榜单。杭州、绍兴、舟山、温州、宁波等城市在罕见病保障广度上排名第一,地方补充保障覆盖的药物及疾病数量仅次于成都。
另一方面,这些城市在对罕见病的保障深度上也表现突出。由于实施费用累加计算分段报销,个人负担封顶,配合医疗救助和慈善帮扶等多层次保障,极大降低了患者自付金额。对于需要使用“超高值”药物的患者来说,70万元以上费用全额报销。以戈谢病为例,儿童患者在杭州市使用特效药伊米苷酶可获得96%的政府报销,个人年自费不到3万元。
值得称道的是“低保障能力高保障水平”的17个城市,包括西安、成都、济宁、铜陵等。这些城市的资源禀赋有限,但地方政府探索多种方向,并不局限于传统的基本医疗保险报销或大病报销。
罕见病医疗保障费用:是无底洞吗?
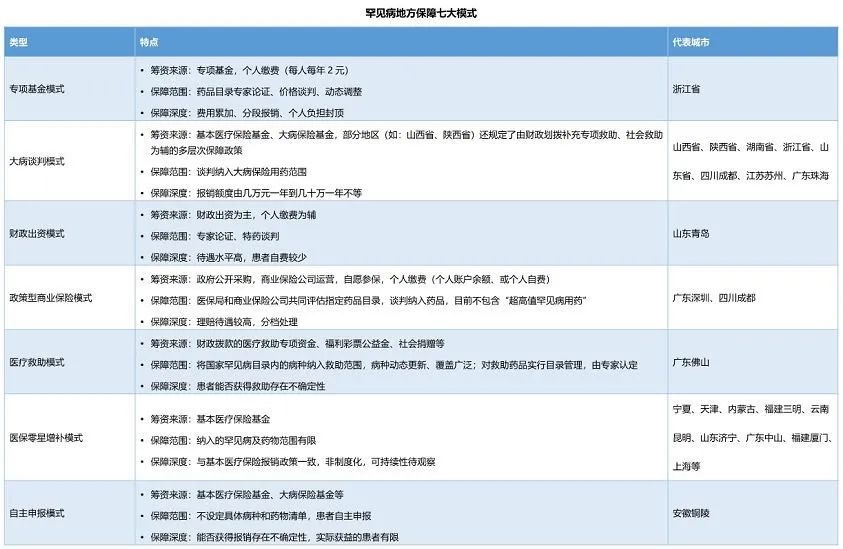
报告指出,地方通过多年探索,在罕见病医疗保障上逐渐形成了7种模式。最多的是将个别罕见病药物直接增补进当地的省级医保目录,也有一些地方以谈判的方式将部分药物纳入现有的大病保险中进行管理。还有部分城市探索了“申报制”和“政策补充型”的保障模式。
罕见病地方保障七大模式。(报告截图/图)
“浙江的专项基金模式可被视为地方探索罕见病保障的标杆。”报告指出。这一模式的优势在于,不挤占基本医疗保险基金的存量资金,个人负担封顶。
该专项基金模式按每人每年2元的标准,一次性从本统筹区大病保险基金中上缴至浙江省罕见病用药保障基金。以浙江省5461万基本医疗保险参保人数计算,每年专项基金可用预算为1.09亿元。专项基金遵循“以收定支,量力而行”的原则,优先选择将两种罕见病特效药——治疗戈谢病的伊米苷酶和治疗苯丙酮尿症的沙丙蝶呤——纳入保障范围。
“浙江专项基金模式的可复制性,取决于地方的管理能力、对基础数据的掌握程度和对疾病的诊断能力。”中国财政科学研究院副研究员朱坤告诉南方周末记者。从2015年开始,浙江省对前述两种罕见病的实际患者人数、花费以及如何优化保障服务都有清晰的认知。
浙江省已知的戈谢病患者有23人,以人均花费250万元/年计算,一年的保障支出约为5500万元;使用沙丙蝶呤的患者共19人,以人均花费10万元/年计算,每年保障费用190万元。“对于1.09亿元的资金池,绰绰有余。”艾昆纬中国管理咨询执行总监李杨阳说。
基金的安全和可持续性是不少地方政府的顾虑所在。上市的“超高值”药物越来越多,基金能否托得住?
“罕见病药物的花费虽高,但实际患病人数非常有限,因此支付方的整体压力其实是可控的。”李杨阳向南方周末记者解释。
2019年,艾昆纬根据现有的流行病学资料,对国内121种罕见病的患病人数做过估算。按照发病率,戈谢病理论上的患者应有2357人,但很多患者处于“不自知”或“没确诊”状态,患者组织登记的实际确诊人数只有430人,其中还有部分患者已离世。
上海市卫生和健康发展研究中心主任金春林翻阅资料发现,在东欧部分国家,罕见病患者医疗保障费用占卫生总费用小于1%,美国不到2%。“这说明,罕见病的医疗保障费用不是个无底洞。”
“1+N”模式:没有1,N就没有意义
以《第一批罕见病目录》为依据,目前有63种罕见病药物已在中国获批上市。其中,包括黏多糖贮积症、法布雷病、戈谢病、亨廷顿舞蹈症、脊髓性肌萎缩症等14种罕见病,在中国上市的所有药物都没被纳入国家医保支付范围。
这意味着,罹患这14种罕见病的患者,无法获得基本医疗保险报销,其中有8种是年治疗费用超过50万元的“超高值”药物。黏多糖贮积症的成人年治疗费用,更是高达579万元-1306万元。
分类管理风险共担,已经成为其他国家和地区行之有效的方法。当一个药物每年的支付超过一定上限,由企业或者其他利益方来支付超出的部分,以此减轻政府支付的风险和压力。
在2020年的全国两会上,多位政协委员提交了《关于建立中国罕见病医疗保障“1+4”多方支付机制的建议》提案。其中,“1”是指将《第一批罕见病目录》的相关药物逐步纳入医疗保障,进入国家基本医保用药目录,或在政策容许的情况下,进入省级统筹范畴。“4”是指建立专项救助、整合社会资源、引进商业保险以及患者个人支付。
“1+N的模式中,如果没有1,N就没有意义。”赛诺菲中国特药事业部罕见病业务负责人俞蕾认为,罕见病医疗保障离不开政府先行和政府主导。
前述报告指出,政府先行和主导可以体现在两个方面:出资源或出政策。通过财政投入或调动基本医疗保险基金、大病保险基金或医疗救助资金等参与解决罕见病保障问题;或是通过政策设计,引导社会资源解决罕见病医疗保障。
深圳的“政策型商业保险模式”就是一个实践。由深圳市政府公开采购,中标商业保险公司承办运营,保费标准执行中标商业保险公司的投标竞价,医疗费用的理赔也由中标的商业保险公司支付。截至2020年5月18日,已被纳入深圳重疾补充保险的罕见病药物,包括治疗骨髓纤维化的芦可替尼,治疗克罗恩病的英夫利昔单抗,治疗肢端肥大症的醋酸兰瑞肽和治疗肺动脉高压的波生坦。
来源:南方周末
记者:马肃平
(编辑:谢珍)